Содержание
Болезнь Паркинсона является хронической неврологической болезнью, типичной для пожилого возраста. Патология развивается медленно: начинается с легкого тремора рук, заканчивается обездвиженностью и нарушениями мозга, приводит к смерти. Несмотря на страшные последствия, эта болезнь не является безнадежным приговором. Распознание первых симптомов, дальнейшая диагностика и грамотное лечение – залог комфортной жизни человека на долгие годы.
Как возникает паркинсонизм?
Движения тела контролируются двумя отделами нервной системы: пирамидной и экстрапирамидной системами. Пирамидная связана с регулированием движений, экстрапирамидная отвечает за их тонкую настройку, координацию, корректировку и точность. Нарушения экстрапирамидной системы приводят к различным расстройствам, среди которых: нервные тики, непроизвольные движения, тремор, хорея, дистония и прочие.
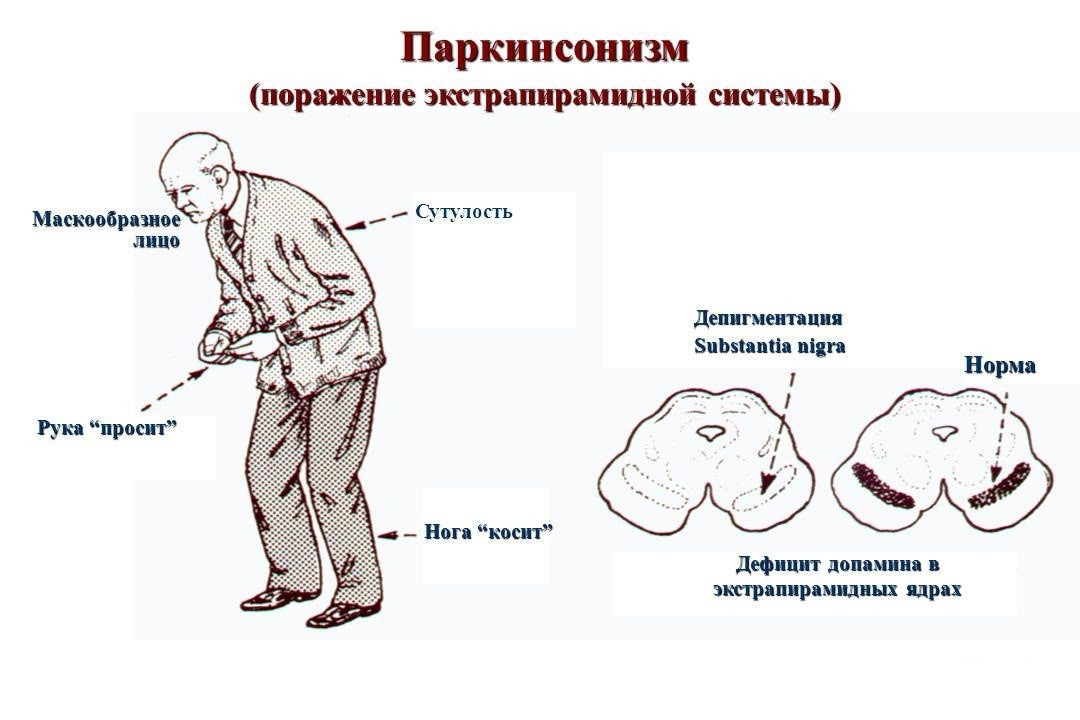
Самое частое расстройство – паркинсонизм. При паркинсонизме движения замедляются и становятся скованными, уменьшается их амплитуда. Повышается мышечный тонус, конечности дрожат в состоянии покоя.
Паркинсонизм типичен для разных патологий: болезни Паркинсона, паралича, системной атрофии, наследственных заболеваний нервной системы и других. Большая часть случаев относится к болезни Паркинсона.
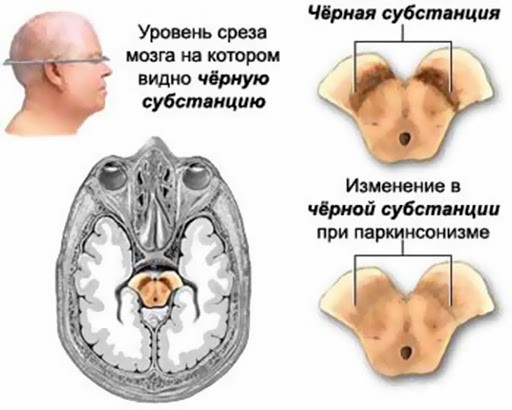
Болезнь Паркинсона – нейродегенеративное заболевание, при котором гибнут нейроны черной субстанции - определенного участка головного мозга.
В основном болезнь проявляется у людей после 50 лет с частотностью 150-200 случаев на 100 тысяч человек. Есть и более ранние формы патологии.
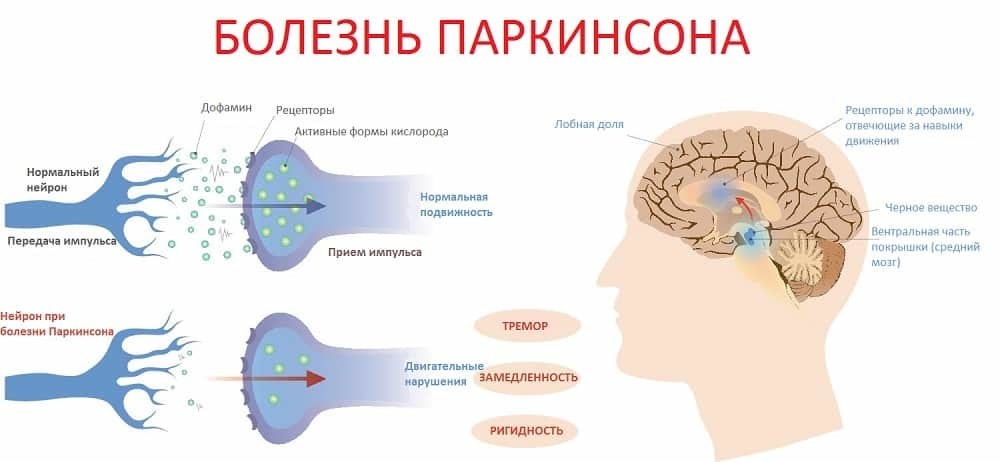
Паркинсонизм приводит к недостатку дофамина, что провоцирует внешние симптомы в виде брадикинезии (замедление движений), тремора (дрожание пальцев рук), ригидности (скованности мышц). К классическим симптомам болезни добавляются другие, связанные и несвязанные с движениями. Постепенно заболевание прогрессирует. Важно определить патологический процесс в зачатке и начать незамедлительное лечение.
Болезнь Паркинсона может быть первичной и вторичной. Первичная форма встречается чаще и связана с наследственностью. Вторичная (синдром Паркинсона) – состояние, которое проявляется характерными симптомами из-за развития других заболеваний.
Симптоматика
Симптомы и признаки болезни делятся на ранние и поздние. Ранние симптомы:
• Тремор. Начинается с небольших движений: легких покачиваний головой, дрожания нижней губы. Затем переходит на руки и ноги. Тремор особенно заметен, когда человек находится в покое. В дальнейшем при сильном развитии симптома больной не способен крепко держать предметы в руках.
• Ригидность мышц – потеря их тонуса, скованность. Снижается двигательная активность, особенно в суставах.
• Гипокинезия – медлительность и ограниченность движений. Это проявляется и в мимике, и в ходьбе. Особенно заметны перемены в походке: шаги становятся короткими, медленными. Из-за ощущения неустойчивости человека шатает.
• Потеря координации и чувства равновесия.
Начальная стадия также сопровождается этими симптомами:
• Невнятная речь. Человек теряет суть и логику разговора, сбивается с мыслей.
• Упадок сил. Развивается недомогание и бессонница.
• Безэмоциональность и депрессивное состояние. Мимика слабеет, в дальнейшем она может вовсе отсутствовать. Резко меняется настроение, развивается депрессия.
• Меняется почерк. Человек начинает мелко писать, или буквы различаются по стилю и размеру.
В дальнейшем развитии болезни основные симптомы усиливаются, к ним добавляются новые:
• Выражение лица все больше напоминает маску.
• Усиливается ригидность. Двигательные мышцы сильно напряжены. Человек не может полноценно двигаться.
• Усиливается брадикинезия: движения становятся еще более медленными. Это хорошо заметно в повседневных делах: умывании, чистке зубов, одевании.
• Постоянный тремор. Руки дрожат – их движение напоминает катание мячика. Подбородок и стопы подрагивают. Симптом пропадает только во время сна.
• Конечности находятся в согнутом положении. Чтобы вернуть их в нормальное состояние, человек совершает толчкообразные прерывистые движения.
• Наблюдаются мышечные спазмы во всем теле.
• Потеря координации приводит к частым падениям во время ходьбы, при вставании.
• Усугубляется депрессивное состояние: возникают пугливость, неуверенность в себе, боязнь большого скопления людей.
• Ухудшается речь. Человек гнусавит, плохо распознает слова, часто повторяет одно и то же.
• Теряется память.
• Нарушается процесс дефекации: могут развиться недержание мочи и запоры.
• Развиваются усиленное слютечение, потоотделение и сухость кожи.
• Проявляется деменция в виде невнимательности, заторможенного мышления, негативных перемен личности.
Как проявляются типичные симптомы в пожилом возрасте?

Гипокинезия, связанная с замедлением двигательной активности, проявляется следующим образом. Пожилой человек отмечает разницу между желанием совершить действие и своим физическим состоянием. Он не может двигаться так быстро, как ему хотелось бы. Снижается скорость реакции на внешнее раздражение, шаги становятся короче, уменьшается качество мимики. Лицевые мышцы постепенно теряют свой тонус и уже не способны выражать все эмоции человека.
Чтобы определить первые симптомы болезни Паркинсона, можно провести небольшую проверку с несколькими заданиями. Например, попросить пожилого написать простой текст под диктовку или постучать пальцами по столу, проследить качество и скорость реакции на эти команды. Больной человек будет медленнее выполнять эти задания.
Со временем развивается «эффект застывания», когда движения больного словно «застывают», останавливаются. Так, например, пенсионер может засыпать в неудобных позах, в которых здоровый человек захотел бы расслабиться из-за мышечного напряжения.
Мышечная ригидность проявляется в повышенном тонусе тела. Это происходит, потому что мышцы, благодаря которым сгибаются и разгибаются конечности, напрягаются не попеременно, как должно быть, а одновременно. На раннем этапе развития болезни наблюдается непостоянная мышечная ригидность, например, только с одной стороны тела. С развитием болезни ригидность возрастает.
Тремор покоя проявляется в том, что конечности перемещаются с небольшой амплитудой даже в состоянии покоя. Отсутствует привычная плавность, движения происходят рывками.
Характерная амплитуда проявляется раз в 5-10 секунд с определенной ритмикой. Движения учащаются при волнениях. С течением времени тремор охватывает все тело больного. Например, ноги могут дрожать и в состоянии покоя, и при движениях. Часто дрожат мышцы лица. Может развиться тремор головы в виде повторения жеста отрицания или согласия.
Для больных с развитой патологией характерна определенная поза: сутулая спина, наклон головы вниз, немного согнутые в локтях руки, прижатые к телу.
Человек теряет устойчивость и не способен поддерживать свое тело в равновесии. Он не может вовремя начать ли закончить движение, что провоцирует падения и травмы. Шаги становятся медленными и короткими, мышцы с задержкой реагируют на мозговые сигналы. Из-за этого совершаются лишние движения.
Симптомы болезни Паркинсона обычно встречаются группами в разной комбинации. В зависимости от индивидуального характера болезни назначают лечение.
В целом признаки болезни Паркинсона одинаковы и для женщин, и для мужчин, но есть кое-какие различия.
У мужчин болезнь встречается чаще и развивается раньше. Для них больше характерны нарушения зрения и речи, дезориентация в пространстве, рассеянность и ухудшение мышления. Женщины более склонны к депрессивным состояниям и слабоумию.
Болезнь Паркинсона неизменно приводит к психологическим изменениям личности. Больной становится эгоистичным, плаксивым, требовательным. Нужно с пониманием относиться к таким переменам и быть терпеливым: они спровоцированы болезнью, а не характером человека.
В зависимости от выраженности симптомов (тремор, нарушение координации, медлительность движений) различают разные виды болезни Паркинсона. Особенности развития болезни у конкретного пациента влияют на назначаемый курс лечения.
Причины
Причины возникновения болезни и ее дальнейшее лечение тесно связаны между собой. Существует три основных фактора, которые влияют на появление болезни Паркинсона у пожилых людей:
• Возрастные изменения клеток. К пожилому возрасту снижается количество клеток, вырабатывающих нейромедиатор дофамин, и этот процесс продолжается, клетки отмирают. Так возникают трудности с координацией и движениями у пенсионеров.
• Наследственный фактор. Генетическая предрасположенность увеличивает риск заболевания в два раза. Заложенная в организм программа способствует раннему наступлению болезни и его скорому развитию. Клетки черной субстанции человека с наследственностью приобретают высокую чувствительность к инфекциям, токсинам и вредной внешней среде.
• Вторичная болезнь Паркинсона у пожилых может быть спровоцирована различными нарушениями, типичными для пожилого возраста. К ним относятся: инфаркт, перенесенный энцефалит, образования в мозговых тканях, атеросклероз сосудов головного мозга. Спровоцировать вторичную проблему могут множественные или тяжелые мозговые травмы, частый прием медикаментов для лечения психических заболеваний, отравление различными веществами: этиловым спиртом, угарным газом и т. д.
По мнению исследователей, заболеванию более подвержены люди, которые:
• Предрасположены генетически;
• Работают с химическими веществами (например, в химической промышленности или в сельском хозяйстве);
• Живут рядом с промышленными объектами;
• Имеют атеросклероз сосудов головного мозга;
• Долго принимали нейролептики;
• Перенесли инфекции нервной системы.
Это перечисленные факторы, которые увеличивают риски развития болезни.
Постепенно болезнь Паркинсона у пожилых развивается и усугубляет состояние пациента. Так как человек не может нормально перемещаться, снижается его социальная вовлеченность, ухудшается психическое здоровье.
Тремор мешает в бытовой жизни. Пенсионер становится малоподвижным, что провоцирует развитие новых болезней. Потеря равновесия и координации нередко вызывает травмы. Пожилым людям с болезнью Паркинсона очень непросто, поэтому они нуждаются в помощи и уходе со стороны.
Стадии болезни

Официальная классификация включает пять стадий заболевания:
• 0 – нет никаких нарушений в двигательной сфере
• 1 – умеренная ригидность, немного дрожат конечности
• 2 – тремор развивается и распространяется по всему телу
• 3 – добавляются проблемы с координацией и ориентацией, но человек еще способен хорошо перемещаться
• 4 – частая потеря равновесия, сильная дезориентация, больной может перемещаться на небольшие расстояния
• 5 – человек полностью в лежачем состоянии, перемещение осуществляется в инвалидной коляске
Также существует классификация по скорости развития болезни. Быстро развивающаяся – 2 года; умеренно развивающаяся – 2-5 лет; медленно развивающаяся – 5 лет.
Сколько лет живут с болезнью Паркинсона?
Полностью излечиться от болезни нельзя. Если человек не получает никакого лечения, продолжительность жизни после заболевания составляет до 10 лет.
Медицина в наши дни способна значительно продлить жизнь больному и улучшить ее качество. Главная задача в лечении – поддерживать работу мозга, сохранять самостоятельность и двигательную активность пациента. Лечение останавливает течение болезни и позволяет увеличить срок жизни в два раза.
Количество прожитых лет после болезни будет зависеть от возраста пациента, стадии заболевания, состояния его здоровья, комфорта проживания. Чем моложе и здоровее человек, тем дольше он живет после заболевания.
Диагностика
В диагностике заболевания изначально нужно определить, чем именно страдает пациент: болезнью или синдромом, который проявляется по причине других болезней. Специалист выслушивает жалобы пациента, проводит опрос, изучает историю болезни. Важно выяснить, были или есть ли в жизни человека провоцирующие факторы, которые привели бы к развитию вторичного паркинсонизма.
Выясняют следующие моменты:
• Уровень артериального давления,
• Наличие атеросклероза,
• Частые или сильные мозговые травмы,
• Интоксикация организма химическими веществами, лекарствами или наркотиками.
Обследованием и лечением занимается врач-невролог. В ходе обследования могут применять разные методы диагностики: МРТ и ПЭТ головного мозга, компьютерную томографию и другие. Благодаря им можно обнаружить омертвевшие участки нервной ткани, уменьшение клеток, которые вырабатывают дофамин, получить картину о состоянии головного мозга и изучить его. Все эти процедуры помогают точно установить диагноз и характер болезни.
После постановки точного диагноза и определения индивидуального характера заболевания врач назначает лечение, которое будет зависеть от возраста, стадии, самочувствия пациента.
Лечение

Лечение болезни представляет собой поддерживающую терапию, которая сохраняет двигательную активность и мозговую функциональность человека. В комплексную терапию входят медикаменты, массаж, гимнастика, психотерапия. Обязательно нужно принимать витамины и сохранять движение: показаны подходящие физические нагрузки.
Медикаменты
Основной метод лечения – медикаментозный. Врач контролирует реакцию на прием лекарств, так как по ней можно проверить правильность диагноза. Болезнь и синдром требуют разных лекарств.
Медикаментозная терапия представлена следующими препаратами:
• Лекарства, замедляющие развитие заболевания, препятствующие гибели нейронов с дофамином (ПК-Мерц, Юмекс, Мирапекс и т. д.);
• Средства, купирующие симптомы заболевания и улучшающие самочувствие больного. Основным препаратом в этой группе является «Леводопа», которая борется с симптомами паркинсонизма: нарушением координации, тремором и другими благодаря стабилизации образования дофамина. Но он также имеет серьезное побочное действие, поэтому вместе с ним могут назначать и другие средства. «Леводопа» как обязательное средство назначают очень пожилым людям и пациентам с запущенной стадией болезни. Препарат без привыкания можно употреблять до 6 лет.
• В начальной стадии болезни и на поздних стадиях вместе с «Леводопой» выписывают антагонисты дофамина.
• При дрожательных формах основные средства лечения – антихолинергические (Обзидан, Циклодол).
• Антидепрессанты выписывают в качестве вспомогательных средств при депрессивном состоянии.
• Витамины B, C, D для здоровой работы ЦНС.
Курс лечения необходимо подбирать индивидуально под пациента и учитывать, что средства могут вызывать привыкание. Специалист точно определяет дозировки и грамотно планирует курс, чтобы достичь хорошего эффекта от лечения и избежать побочных эффектов. Среди побочных действий часто встречаются слабость, плохое самочувствие, тошнота, рвота, непроизвольные действия.
Хирургическая операция
Операцию могут назначить на поздней стадии болезни, когда лекарства не помогают. Хирургию не применяют на ранних стадиях развития, так как это может привести к тяжелым осложнениям. В целом операции делают редко и в случае крайне необходимости.
Могут воспользоваться электрическими разрядами или внедрить в мозг электроды. Это помогает избавиться от симптомов благодаря стимуляции мозговых участков, которые неправильно функционируют. Также оперативным путем в мозг могут внедрить клетки, которые вырабатывают дофамин.
ЛФК и упражнения
Играет очень важную роль в лечении болезни Паркинсона. Снижает проявление ригидности и дольше поддерживает хорошее состояние больного.
Пациента полезно сводить на специальные занятия физкультурой по назначению невролога, запомнить упражнения и затем повторять их в домашних условиях. Для лучшего запоминания их можно описать на бумаге или заснять на видео. Упражнения нужно повторять каждый день. Человеку будет полезна помощь родственников.
• Любая подходящая умеренная двигательная активность будет полезна. Это могут быть прогулки в умеренном темпе.
• Упражнение от тремора рук: потирание ладоней друг о друга, соединенных около груди, в течение нескольких минут.
• Для тренировки речевого аппарата полезно чтение вслух или регулярное общение.
• Теплые ванны для рук и ног и последующий массаж расслабят мышцы, восстановят здоровое кровообращение и двигательную активность конечностей.

Питание
Правильное питание наряду с лекарствами помогает улучшить состояние больного. Рекомендации по питанию:
• Еда должна быть богата витаминами и полезными веществами и способствовать хорошему пищеварению.
• Лекарства принимают не позже чем за полчаса до еды.
• Пища должна быть богата жирными омега-кислотами, которые будут полезны для мозга. К таким продуктам относятся орехи, морепродукты, рыба и растительные масла.
• Должно быть больше растительной пищи и молочных продуктов. Белковые продукты стоит включать в рацион не более трех раз в неделю.
• Питаться нужно часто (4-6 раз в день) маленькими порциями. В день нужно выпивать по 1,5 литра воды.
• Если человеку трудно глотать, для облегчения процесса пищу тщательно измельчают или кормят полужидкой едой.
Другие методы
Активно изучают влияние ультразвука на пациента. Под влиянием ультразвука происходит разрушение клеток, которые провоцируют развитие болезни Паркинсона. Это альтернатива типичной операции.
Также проверяют влияние магнитной стимуляции на нервные клетки мозга. Благодаря ей можно улучшить двигательную активность человека, снизить тремор конечностей, избежать побочных действий.
В лечении болезни Паркинсона применяют акупунктуру и народную медицину в качестве дополнения к основной терапии.
Уход за пожилыми пациентами

Какого ухода требуют пожилые люди с болезнью Паркинсона, и как правильно его обеспечить? Пациенты с этой болезнью очень нуждаются в доверии, поддержке и заботе. Помощникам больного человека следует придерживаться этих рекомендаций:
• Помогать больному во всем, что улучшает его состояние и качество жизни.
• Регулярно общаться и уважительно относиться к словам и просьбам пациента.
• Поощрять самостоятельность человека, доверять ему выполнение простых действий, которые под силу. Так человек сможет сохранить свою двигательную активность и интеллект.
• Помощнику необходимо контролировать прием лекарств и соблюдение точной дозировки – это очень важно.
• Особое внимание нужно обратить на следующие симптомы: усиление аппетита, резкие перепады настроение, агрессия, депрессия, шопоголизм и увлечение накопительством разных вещей. Они указывают на начало проблем с психикой – человека нужно сводить к врачу.
• Обустроить комфортное жилье. В частности, полезно уменьшить количество мебели и предметов, которые могут травмировать при неосторожных движениях. В ванной можно установить поручни и постелить удобный резиновый коврик. Электрическая щетка по сравнению с обычной облегчит гигиену рта в связи с тремором рук.
• Можно приобрести ходунки или трость для помощи в передвижении.
• Следить за правильным питанием, физической активностью и интеллектуальной деятельностью больного, периодически сопровождать к врачам.
Труд помощника для человека с болезнью Паркинсона очень важен. Благодаря ему больной сможет прожить долго и хорошо.
Профилактика
Профилактические меры помогут уменьшить риск развития патологии. Чтобы обезопасить себя и близких в будущем, следуйте этим рекомендациям:
• Полноценно питаться, употреблять продукты с высоким содержанием омега-кислот.
• Обеспечить хорошее кислородное насыщение организма: часто гулять, проветривать жилье.
• Заниматься спортом.
• Отказаться от вредных привычек.
• Избегать повреждений головного мозга.
• Организовать хороший ежедневный отдых и в течение года.
• Регулярно проходить медосмотр.
С болезнью Паркинсона можно прожить долгие хорошие годы, и нужно стремиться к этому. Многое зависит от самого пациента и поддержки его близких, которая очень важна. Необходимо вовремя распознать болезнь, обратиться к специалистам и соблюдать все врачебные рекомендации. Ответственный подход к проблеме даст хорошие результаты. У пациентов, которые лечатся, хорошие возможности для качественной и долгой жизни.